MENU
Fever outpatient発熱外来

発熱外来二つの受診の方法【発熱外来】【当日オンライン診療】
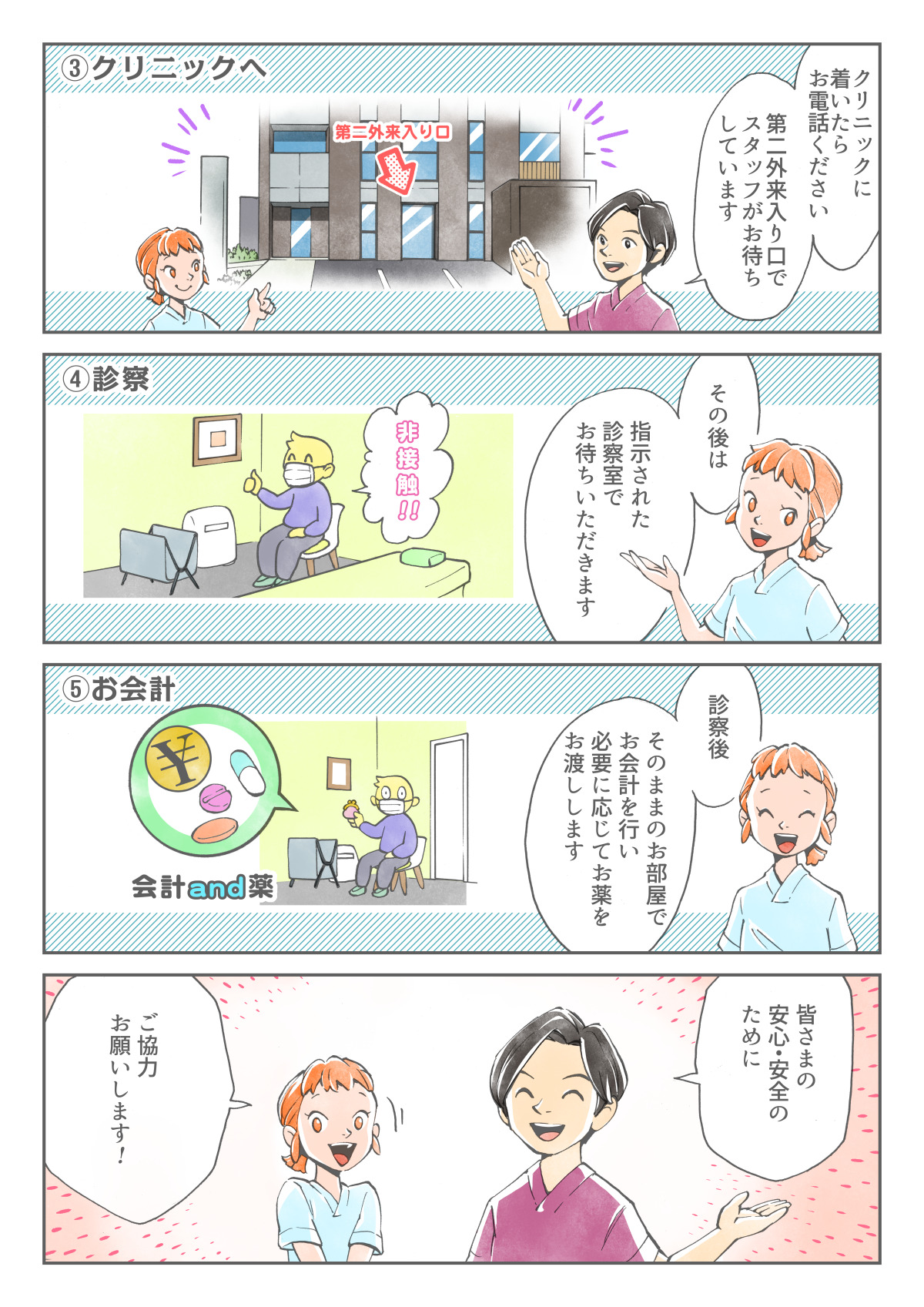
発熱外来用の診察室には限りがあるため重症化リスクの高い方が優先になりますが、
なるべく多くの方を診療できるように二つの受診方法【発熱外来】【当日オンライン診療】を設定しました。
【当日オンライン診療】も検査(PCR、インフルエンザ、溶連菌など)が可能です。
対象者は以下の通りです。
発熱外来
- 水分が取れない方や呼吸が苦しい方
- 高熱が4日間以上続いている方
当日オンライン診療
- 4日以内に発熱があった方
- 熱はないが、咳・咽頭痛・下痢などの症状がある方
- 同居家族が感染症にかかっていて現在症状のある方
【発熱外来】の受診方法
- web問診(初診を選ぶ)を入力し、当日の0時以降に送信してください。
- 院長が内容を確認し優先順位を決めます。
- スタッフから順番に連絡します。
- 指定の時間になりましたらご来院ください。
【当日オンライン診療】の受診方法
- web問診(初診を選ぶ)を入力し、当日の0時以降に送信してください。
- 【診療予約】で【当日オンライン診療】の順番をお取りください。(受付9時30分~)
- 公式LINEの【当日オンライン】から友達登録をしてください。(ID検索【flatinage】でも友達登録可能)
- トーク画面に入り受診する方のフルネームをメッセージで送ってください。
- LINEビデオ通話によるオンライン診療になります。医師から順番に連絡しますのでお待ちください。
Fever outpatient発熱外来


発熱外来用の診察室には限りがあるため、重症化リスクの高い方が優先になりますが、
なるべく多くの方を診療できるように二つの受診の仕方【発熱外来】【電話診療】を設定しました。
【電話診療】も【発熱外来】同様、薬をお渡ししますし検査(PCR、インフルエンザ、溶連菌など)も可能です。
対象者は以下の通りです。
発熱外来
- 水分が取れない方、もしくは呼吸が苦しい方
- 持病のある方
- 4歳未満のお子様、61歳以上の方
- 38.5℃以上が4日間以上続いている方
電話診療
- 4日以内に発熱があった方
- 熱はないが、咳・咽頭痛・下痢などの症状がありコロナが心配でPCR検査希望の方
- 同居家族がコロナ陽性で現在症状のある方
- 自宅で行った抗原検査や民間のPCR検査で陽性判定の方
- 発熱外来対象者だが、電話診療をご希望の方
【発熱外来】の受診方法
- web問診(初診を選んでください)を入力し、当日の0時以降に送信してください。
- 8:30以降院長が内容を確認し、優先順位を決めた後、スタッフが順番に発熱外来予約のご連絡をいたします。
- 指定の時間になりましたらご来院ください。
【電話診療】の受診方法
- web問診(初診を選んでください)を入力し、当日の0時以降に送信してください。
- 午前9時半以降にweb予約で順番をお取りください。
- 診察の合間もしくは一般外来がすべて終了した後、順番に電話診療いたしますのでお待ちください。(一般外来の状況により、夜遅い時間にご連絡する場合もあります。)
- 診療後、薬を処方します。
- 当院の外でお薬のお渡しと会計を行います。(当院に着いたら第二外来入口のインターホンを鳴らしてください。)
- その際に、ご希望の方は唾液採取によるPCR検査(翌日午後結果報告)などを行います。
※PCR検査の電話報告をご希望の方は翌日の診療終了後になるため夜遅くのご連絡となる場合があります。
ブログBlog
今すぐにでも取り入れたい!便秘改善の方法って何?
内科の症状
快適な生活を送るためには快眠、快食、快便が大事かと思いますが、便通に悩まされている方がいらっしゃいます。
特に便秘は高齢になればなるほど悩みの種になります。
日本人の便秘有訴者率は全体では男性2.5%、女性4.6%ですが、80歳以上になると10%に上昇します。(平成28年国民生活基礎調査)
便秘の症状
症状として多いのは
● 便が毎日でなくて困る
● 便が硬くて困る
● 便をするときに痛くて困る
の三点が主訴です。
以前は3日以上便が出ない場合を便秘症と考えられていましたが、患者さんの訴えでは1日便が出なくても便秘と感じる方もいる一方、毎日出ていても便を排出するのが困難なため便秘と感じる人もいます。
便秘症ガイドラインでは「便秘とは本来出すべき糞便を十分量かつ快適に排出できない状態」と定義しています。
便秘症の原因
便秘症には大きく分けて2つの原因があるとされています。
器質性便秘症と機能性便秘症です。
● 器質性便秘症
通過障害となる原因が大腸にあって便秘になっている場合
● 機能性便秘症
特に便の通過を障害するものは大腸にはないが便秘になっている場合
このように原因が大腸にあるかないかで分けられます。
<器質性便秘症>
通過障害は主に次のような原因があります。
● 大腸がん
● 潰瘍性大腸炎、クローン病
いずれも大腸の管が狭くなってしまって便が通過しにくくなるためなかなか便が出てきません。
原因があって二次的に便秘になっているので二次性便秘症と呼ばれる時もあります。
この中でも最も重要なのは生命に関わってくる大腸がんです。
大腸がんが大きくなり、腸が完全につまって「腸閉塞」を起こし、結果として見つかる場合があります。
腸閉塞が改善しない時は調べなければなりません。
また、今までなかった便秘が急に始まったときに一番最初に考慮すべきなのがこの疾患です。
<機能性便秘症>
機能性便秘症は以下のように分類されています。
①排便回数減少型
● 大腸通過遅延型
症候性 (甲状腺機能低下症、パーキンソン病、過敏性腸症候群など)
薬剤性 (抗うつ薬、降圧薬、オピオイド系薬など)
特発性(原因がよくわからない場合)
● 大腸通過正常型
経口摂取不足
②排便困難型
● 硬い便による排便困難型(硬便による排便困難や残便感)
● 機能性便排出障害(直腸収縮力低下、腹圧低下、直腸感覚低下など)
それぞれの型について詳しくみていきます。
①排便回数減少型
(大腸通過遅延型/症候性)
他の病気が原因となって便秘を引き起こすのがこのタイプで、代表疾患には甲状腺機能低下症やパーキンソン病があります。
● 甲状腺機能低下症は代謝が低下する疾患です。
代表的症状は、徐脈、汗が出にくい、倦怠感、元気のなさ、そして便秘です。
甲状腺機能低下の治療を行えば改善する可能性があります。
● パーキンソン病は高齢者に多い疾患です。
便秘がちになり、からだの動きがぎこちなく、歩くのもゆっくり、手が震えてきたり等の症状が出てきたらこの病気かもしれません。
脳神経内科が専門です。
(大腸通過遅延型/薬剤性)
薬剤の副作用で起きる便秘がこのタイプです。
具体的には抗うつ薬、降圧薬、咳止めなどがあげられます。
● 抗うつ薬ではしばしば便秘をきたしますが、簡単に薬剤を変更できない場合もあるので主治医と相談が必要です。
● 高血圧の薬のカルシウム拮抗薬でも便秘になることがあります。ARBという薬に変えるだけで改善するかもしれません。
● オピオイド系薬は咳止めにしばしば含まれています。風邪薬を市販で買って服用してみたら便秘になったという場合にこの薬が入っているかもしれません。
他にも様々な薬が便秘を引き起こしているかもしれません。担当医とよく相談してください。
(大腸通過遅延型/特発性)
排便回数が減少しているが、上記のどれにも当てはまらない場合を特発性便秘と言います。
特発性とは医学用語で原因不明という意味です。
(大腸通過正常型)
食事量が減ったり、食物繊維の摂取量が少なくて便が減ってしまった場合に便秘の状態になります。
食事や水分の摂取量が減った高齢の方に起きやすくなります。
食事量を増やすのはなかなか難しいので食物繊維の量を調整する必要があります。
②排便困難型
(硬い便による排便困難型)
便が硬くて出ない場合がこのタイプです。
便の中の水分が減ってしまい、硬いコロコロしたウサギの糞のようなものから表面がひび割れたソーセージ状の便まであります。
水分摂取量が不足して体が脱水状態になると必然的に便から水分を吸収して体に供給するので便が硬くなります。
ただし水分摂取量が不足していないのに便が硬い場合は、腸の水分吸収力が強いのかもしれません。
(機能性便排出能力低下型)
便を排出する能力が低下しているのがこのタイプです。
便は直腸に溜まると便意が起きて外に排出するシステムがあります。
ところが、外に排出する筋力が低下しているとうまく出せません。
うまく出せないままどんどん溜まってくると非常に苦しくなります。
その結果、便を外側からかき出さないといけなくなります。
<便秘の治療>
(原因疾患の治療)
大腸がんなど明らかな原因がある場合は原因疾患の治療が優先です。
治療により便秘が改善すれば問題ありません。
(生活習慣の改善)
明らかな原因のない場合排便回数が減っている場合は食事療法をまずは考えます。
食物繊維摂取量が低下している場合は食物繊維をとることによって改善する可能性があります。
推奨される食物繊維は水溶性食物繊維です。
およそどのタイプの便秘症にも有効と考えられています。
水溶性食物繊維の代表選手はこんにゃくです。
またキウイフルーツは毎日2個ずつ4週間食べると便秘の人の排便回数、便の形状、腹痛が改善したという報告があります。
(ニュージーランド、イタリア、日本の共同研究)
(便をする時の姿勢の改善)
また姿勢によっても便が出やすくなります。
洋式トイレで背筋をまっすぐに座って便を出そうとすると恥骨直腸筋が直腸をひっぱり、便が出にくくなります。
和式トイレの姿勢、ロダンの考える人のような姿勢、洋式トイレの場合は丸まって足元に足台を入れる姿勢で恥骨直腸筋は緩むので便が出やすくなることがわかっています。
腹痛がひどいときには洋式トイレでも自然とそのような体勢になります。
(薬剤による治療)
治療薬は大きく分けて2種類です。
一つは便を柔らかくさせて排便を促すタイプと
腸に刺激を与えて腸管を動かすことによって排便を促すタイプです。
①便を軟かくする下剤
便が硬いだけなら軟かくさせれば自然と排出されてきます。
軟かくさせるタイプは何種類もあり、最近開発された薬はほとんどがこちらのタイプです。
このタイプのほとんどの薬剤は体に吸収されずにそのまま外に出てきます。
ただし、マグネシウム製剤はわずかに吸収される可能性があり、長期に服用しているとマグネシウム血症になり気持ち悪くなったりする副作用が出る場合があります。
②腸を刺激する下剤
これは腸に刺激を与えて排便を促すタイプの薬です。
ただし、このタイプの薬は毎日使っていると腸が黒ずんでくる大腸メラノーシスを起こすことがあります。
大腸メラノーシスになると、腸の動きが悪化して便秘の症状がひどくなります。
そして下剤もだんだん効かなくなってきて少しずつ服用する量が増えてきます。
このため便秘治療ガイドラインではなるべく刺激性下剤は必要な時のみ使うように推奨されています。
<まとめ>
便秘においては水溶性食物繊維の摂取が重要です。
また、便をする時の姿勢も注意が必要です。
日常生活で工夫できることはぜひ取り入れてみてください。
薬剤を使用する場合は薬剤の選択や投薬量の調整が必要です。
患者さんと担当医の二人三脚の治療となるでしょう。
