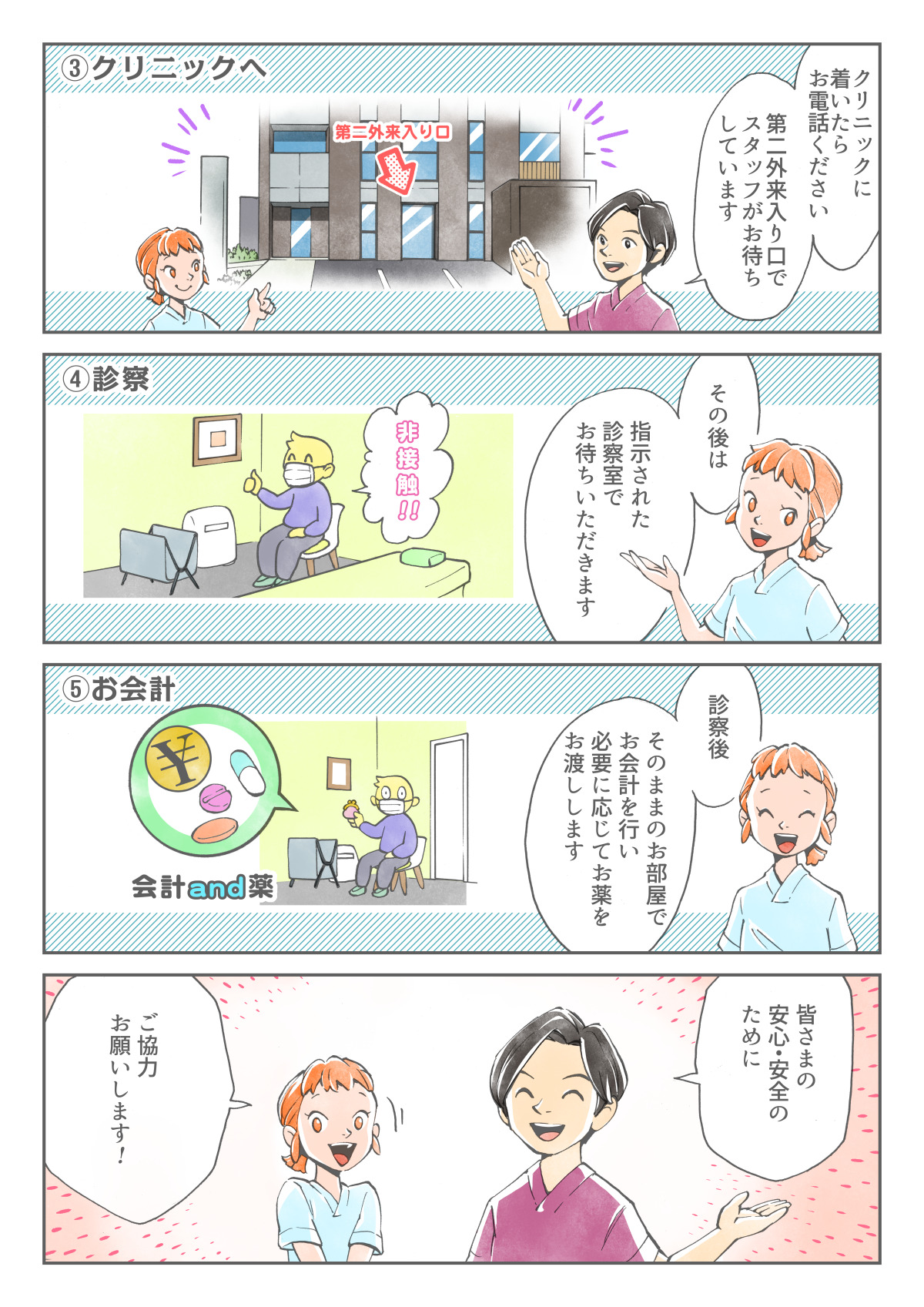
気管支喘息

気管支喘息とは…
気管支喘息の方は、空気の通り道(気管)が慢性的に炎症をおこし、通常より気道が狭くなっています。
そのため、呼吸がしづらく息苦しさを感じます。更にアレルギー物質や、気道感染、気圧の変化、タバコの煙などの刺激が加わることで、発作を引き起こす可能性があります。

気管支喘息の原因
気管支喘息は小児期に始まる小児喘息と、大人になってから始まる成人喘息とでは原因が異なります。 おおよそ小児喘息はアレルギー体質が引き金になりますが、成人喘息はタバコなど大気汚染が原因です。 小児喘息は子供の頃は夜中に発作が起きたりして、親御さんが大変ですが、12歳くらいから、「ほぼ治癒期」が来ます。
「ほぼ治癒期」は27歳くらいまで続き、その後再び何らかのきっかけで喘息発作が起きやすくなる場合と起きないまま完治する場合に分かれます。
しかし、この「ほぼ治癒期」に入らないままずっと継続する場合があります。
これはとても具合が悪く、大きな発作を起こす可能性があるので継続した治療が必要になります。
気管支喘息の治療
治療薬(ステロイド)
喘息の治療は吸入ステロイドと言って吸い込むタイプのお薬を使うことが必須です。
発作がひどいときには飲むステロイドを使います。
以前はキサンチン製剤(テオフィリンなど)を使っていましたが吐き気などの副作用が多いので慎重に使っています。
飲み薬でもう一つ使うのはロイコトリエン拮抗薬です。 ロイコトリエン拮抗薬は副作用が非常に少ないので、初めての患者さんにも安心して使っています。
ただ副作用が弱いと言う事は作用も弱いので薬が効き始めるまでに時間がちょっとかかります。大体2週間ぐらいはかかると思います。
貼付薬(ツロブテロールテープ)
吸引ステロイドと同時に貼付薬としてツロブテロールテープを使います。以前は吸入したり飲んだりすることによって体に取り入れていたものを皮膚から取り入れることによってゆっくりと長く効果を出現させられるようになりました。
ツロブテロールテープの副作用
副作用により脈が速くなり動悸がします。 もちろん個人差があります。大人の場合でも効き過ぎる場合は量を半分にしたり4分の1にしたりします。
治療にあたって

ステロイドについては副作用を心配される方が多いのですが、喘息の治療には必須です。
もちろん飲み薬の場合は副作用の懸念がありますので、2週間以上連続して高用量を使う場合は、
薬の減量を慎重に行わなければなりません。 吸入ステロイドの副作用で子供さんに影響が及ぶと心配される方もいらっしゃいます。
以前にイギリスで調査された結果ではわずかに身長の伸びが不足するということがわかっています。
しかし薬を使わずに喘息発作が続くようであればかえって低酸素状態が長く続くので、
体にとって非常に負担が大きくなりひいては内臓の障害が起きることも考えられます。
飲み薬のステロイドを漫然と使うのには反対ですが、吸入ステロイドを使うことに躊躇してはいけません。
現在では妊婦さんの喘息治療においても、胎児への薬の副作用よりも低酸素状態の影響の方が悪いと考えられています。
以前ほどは死亡することがなくなった喘息ですが、まだまだ治療をしていても難渋することがあります。
毎日点滴していてもなかなか呼吸の状態が改善しない時もありますが、
必ず良くなりますので諦めずに治療継続していただきたいと思います。
肺年齢


肺年齢とは…
肺年齢とは、同じ年齢の標準の人と比べてどの程度の呼吸機能なのかを知る指標のことです。 そして、呼吸機能(※1秒量)は20歳前後をピークとし、年齢とともに減少することがわかっています。(※1秒間に吐き出すことができる最大の空気量のこと。肺活量の検査で調べます。)
肺年齢とは、同じ年齢の標準の人と比べてどの程度の呼吸機能なのかを知る指標のことです。 そして、呼吸機能(※1秒量)は20歳前後をピークとし、年齢とともに減少することがわかっています。(※1秒間に吐き出すことができる最大の空気量のこと。肺活量の検査で調べます。)
日本人の肺年齢の計算式(18歳から95歳)
男性: 肺年齢 = ( 0.036 x 身長(cm) − 1.178 − FEV1 (L)) / 0.028
女性: 肺年齢 = ( 0.022 x 身長(cm) − 0.005 − FEV1 (L)) / 0.022
※FEV1:1秒量のこと。
当院で肺機能検査をすると自動的に肺年齢が算出されます。
このように導き出される肺年齢によって肺機能の状態を見極めることができます。
肺年齢が高い人
年齢が高いとは、肺の機能が落ちているということ。つまり、年齢相応の空気を吐き出せないとき、肺年齢が高いと言えます。
では、どのような場合に肺年齢が高くなるのでしょうか? 気道(気管や気管支)が狭いと1秒に年齢相応の空気を吐き出すことができず、肺年齢が高くなります。そして、気道が狭くなる病気は二つあります。
COPD(慢性閉塞性肺疾患)
COPDは初期の段階では咳、痰、息切れなどの症状を自覚しにくく、またゆっくりと進行する疾患です。ですが放置すると酸素ボンベが必要になり、肺炎などにかかり最悪の場合は命を落とすこともある疾患です。
厚生労働省の統計(2017年)でCOPDは男性の死亡原因順位、第8位でした。
原因
これは90%以上タバコが原因です。自身がタバコを吸わなくてもなる場合があります。
しかし、タバコの煙を吸わなければほぼCOPDになることはありません。
タバコの煙を吸い続けていると気道が狭くなってきます。肺自体もタバコで壊れてきます。この病気になると気道は元の太さに戻ることはありません。タバコの恐ろしいところです。 COPDについては下記もご覧ください
気管支喘息
気道の炎症(好酸球による炎症)が起きて気道が狭くなっています。 気道の炎症が落ち着くと気道は元の太さに戻ります。
原因
これは体質や、環境、感染、アレルギー、ストレスなどいろいろなことが原因です。
COPD(慢性閉塞性肺疾患)の肺年齢は年々歳をとりますが、気管支喘息は若くなったり歳をとったりします。
肺年齢が高い時はこの二つの病気の可能性を考えなければいけません。
また、肺年齢は肺活量にも左右されます。どんなに喘息があっても、もともと水泳選手とかブラスバンドで鍛えていたりすると肺活量が多いので肺年齢は若くなります。
反対に喘息でもCOPDでもないのに肺活量が少ないと肺年齢は高くなってしまいます。

肺年齢が高いとどうなるの?
肺年齢が実年齢よりも高いと運動能力が完全に発揮できません。
体は若いのに肺年齢が高いと体に空気が入ってこないので酸素不足で不完全燃焼になります。
これはどういう状態かというと、ちょっと頑張るとすぐに息切れを起こします。
休めばまた動けるようになりますが、また少し頑張るとすぐに息切れを起こします。
特にCOPD(慢性閉塞性肺疾患)の場合は常にこの状態が続くのでとてもつらい状態です。 この状態が長くつづくと酸素ボンベから酸素を吸いながらでないと生活できなくなります。
肺年齢を若くするには
COPDの場合
禁煙
禁煙しないで以下の治療をしても効果が出ません。どうしても禁煙できないときは健康保険適応の禁煙補助治療をしてください。
肺は正常でも薄い紙風船のような臓器です。肺に筋肉はほとんどありません。
したがって肺は鍛えることができません。
そのため、一度タバコで壊れた肺を回復させることは難しいのです。
トレーニング
肺を動かしているのは肺の周りの筋肉です。肺は鍛えられませんが、筋肉は鍛えることができます。 まず、目一杯大きく息を吸って力一杯吐いてみてください。これを繰り返すことによって肺を動かす筋肉のトレーニングになります。
- 吸い込んだら口を小さくすぼめましょう。
- 空気を口から少しずつ吐き出します。
これを1日30回以上続けてみましょう。かなり胸の筋肉や横隔膜の筋肉が鍛えられるはずです。
他にはゴム風船を膨らませたり、トランペットやフルートを吹いたり、水泳をしたりするのもトレーニングとして効果的です。
気道が狭くても筋肉が強くなれば肺活量が増え、1秒間に吐き出すことができる空気の量も増えてきます。
そして、肺活量が増えれば肺年齢は若くなります。
気管支喘息の場合
気道の炎症はリハビリでは改善しません。投薬治療が必要になります。そして投薬治療をきちんと継続した場合、肺年齢は改善します。
しかし、何度も発作を起こし、炎症を何度も繰り返していると気管支がだんだんもとの太さに戻らなくなってきます。
これを肺のリモデリングと言います。
リモデリングが起きてしまったら、少しでもよくするには上記のCOPDのリハビリと同じようになります。そしてCOPDと同じく喫煙は喘息に対して明らかに悪影響ですので、禁煙が必要です。
トレーニングで改善しない場合
どうしてもトレーニングが辛いという場合や、どんなに頑張っても肺年齢が改善しない場合は投薬による治療をします。
COPDにおける投薬
抗コリン薬の吸入
最も効果が高い治療法です。
この薬は強力な気管支収縮抑制作用があります。気管支が収縮するのを抑制するという表現だと効果はたいしたことないように感じますが、実は非常に強い気管支拡張の効果があります。
β刺激薬
最も効果が高い治療法です。
この薬は強力な気管支収縮抑制作用があります。気管支が収縮するのを抑制するという表現だと効果はたいしたことないように感じますが、実は非常に強い気管支拡張の効果があります。
最近ではこの二つ(抗コリン薬とβ刺激薬)を一緒にした合剤が出ています。作用機序(作用の仕方)が違うので相乗効果があります。
また、主に喘息を合併しているCOPDには吸入ステロイドを使います。喘息のないCOPDには効果がないので慎重に使うべきです。
気管支喘息における投薬COPDにおける投薬

気管支喘息の場合もこれらの薬(抗コリン薬、β刺激薬、吸入ステロイド)は全部効きます。
しかし炎症の原因が病気のため、治療の主役は吸入ステロイドです。
β刺激薬は一時的に広げるだけなので大元の原因(炎症)を治すわけではありません。
抗コリン薬は、最初は喘息には効かないと考えられていました。
ところが、ステロイドが効かない中等度以上のひどい喘息では効果を示しました。
そのため第1選択薬ではないですが、ステロイドが効かない喘息の場合は坑コリン薬を使います。
ゆえに、気管支喘息を治療するときは根本の原因である炎症を治す吸入ステロイドをまず第1に使います。
肺年齢が高いと将来息切れを起こして酸素ボンベを引きながら生活することになります。そうならないためにも呼吸筋のトレーニングをしたり、必要ならば投薬治療を行い肺年齢を若返らせましょう。
そして、寝たきりにならないように元気に生活して健康寿命を伸ばしましょう。
COPD

こんな症状ありませんか?
- 坂道を歩くと息が切れる
- 歩くとドキドキと動悸がする
- 呼吸しづらい時がある
もしかしたらそれは慢性閉塞性肺疾患(COPD)かもしれません。
「坂道を歩くと息が切れるんです。」
これは殆どのCOPD(慢性閉塞性肺疾患)の患者さんに共通する訴えです。
COPDとは…
COPDとは、Chronic(慢性) Obstructive(閉塞性) Pulmonary (肺)Disease(疾患)の略です。
炎症によって気道が狭くなり、文字通り「慢性的に」「肺」が「閉塞」する「疾患」のことです。
以前は肺気腫と呼ばれていたのですが、これでは気道が炎症で細くなる状態が伝わらないのでCOPDと名付けられました。
COPD(慢性閉塞性肺疾患)は世界の死因では第3位、日本の男性の死因で第8位です。
日本人では530万人ほどの患者さんがいると推定されていますが、認知度が低いためそのうちの5%ほどしか治療していないのが現状です。
COPDの原因
世界全体でみると90%以上はタバコが原因と言われています。
タバコや汚染された大気などを吸い込むと、空気の通り道である気管が細くなり、酸素を取り入れる肺胞が壊れます。
その結果、空気を吸うことはできますが、勢いよく吐けなくなり、細くゆっくり吐き出すようにしないと肺の中の空気を全部吐き出せなくなります。そして息切れが起こります。
残りの10%は家の中でものを燃やした煙が原因でCOPDになります。
日本において家の中でものを燃やす家庭は少ないと考えられますので、ほぼ100%タバコが原因と思われます。ちなみに、当院のCOPDの患者さんは100%タバコが原因です。

COPDの症状
一番は呼吸困難です。患者さんによって呼吸困難の表現方法はさまざまです。
- 「歩くとドキドキする」
- 「坂道で息が切れてしまう」
- 「呼吸がしづらくなった」
- 「重苦しい。」
- 「空気が足りない感じがする」
これらに加えて慢性的な咳と痰も認められます。
咳は最初のうちは時々しか出ていませんが、症状が進むと常に咳が出るようになります。
このような時はCOPDを考えなければなりません。
また1年のうち3ヶ月以上痰がでる場合でもCOPDの可能性が高くなります。
口すぼめ呼吸
重症のCOPDの特徴的な症状に「口すぼめ呼吸」があります。口すぼめ呼吸とは、口をすぼめて息を吐き出す呼吸のことです。
COPDの患者さんは気管支が狭いため、空気を勢いよく吐こうとすると気管支が潰れて最後まで空気を吐き出すことができないので、
口すぼめて一度に吐く息の量を減らして呼吸をします。
フルートなどの管楽器を吹くときには、口を小さくして息を吐き出すと長く最後まで空気を吐き出せますが、口すぼめ呼吸も同じ原理です。
COPDの患者さんは誰に教わることもなくこの呼吸方法を実践しています。そうしないと息切れがひどくなるからです。
COPDの診断
上記のような症状があった場合、気管支拡張薬を投与した後でスパイロメトリー検査(肺活量の検査)をする必要があります。
FEV1/FVC(1秒間に吐き出せる空気の量/一生懸命努力して吐き出せる肺活量)の数値が70%未満である場合、COPDと診断されます。
また、「1秒間に吐き出せる空気の量」が少ないほど重症です。
COPDの治療
禁煙
タバコが原因でCOPDになってしまった場合、まず第1に禁煙が必要です。禁煙しないと加速的に肺機能は悪化していきますが、禁煙を始めると悪化するスピードはゆっくりになります。
トレーニング
禁煙したら次に、運動をする必要があります。息切れを解消するには呼吸に必要な筋肉を鍛えなければなりません。呼吸をするときに使われる筋肉は横隔膜や肋間筋などです。
これらの筋肉は大きく深呼吸をすると少しずつ筋肉が強くなります。また、呼吸において重要な心臓も筋肉でできています。そして運動すると心臓の筋肉も鍛えることができます。
このように息切れを解消するためには禁煙をした後、大きい深呼吸や運動などで呼吸をするための筋肉を鍛えることが重要です。
治療薬
「禁煙もした。運動もしている。それでもまだあるこの息苦しさをなんとかしたい。」という方のために、吸入薬の治療薬が何種類かあります。
-
LAMA(ラマ)
最も効果が高いと考えられている薬です。
LAMAは副交感神経をブロックして気管支を拡げる働きがあります。COPDの第一選択薬として長年使われてきました。 -
LABA(ラバ)
LABAも第一選択薬です。
LABAは交感神経を刺激して気管支を広げる働きがあります。
LAMAプラスLABAが合わせると効果が高まります。2つの薬が合わさった薬である合剤がでています。
その合剤などと特徴、持続力などは以下の通りです。
| 薬剤名 | 特徴 | トラフFEV1.0変化率 |
|---|---|---|
| スピリーバ(LAMA) | ソフトミスト。吸い込む力が弱くても大丈夫 | 0.114 |
| スピオルト(スピリーバ LABA) | 同上 | 0.271 |
| シーブリ(LAMA) | カプセル製剤。1回ずつ吸えているか確認できる | 0.115 |
| ウルディブロ(シーブリ LABA) | 同上 | 0.16 |
| エンクラッセ(LAMA) | 1回の機械の操作で吸入できる | 0.123 |
| アノーロ(エンクラッセ LABA) | 同上 | 0.164 |
それでも改善しない場合
禁煙、運動、薬を用いて呼吸機能を保つように努力してもCOPDが悪化して体に酸素を供給できず、最終的に酸素の吸入が必要になる方がいます。
血中の酸素飽和度が88%以下の場合は酸素吸入が必要です。 また、酸素飽和度がたとえ88~90%でも動いたときに低酸素になる場合は酸素吸入が必要です。
在宅で酸素を作るには小さめの冷蔵庫のような機械を使います。この機械を病院から貸し出し自宅で酸素を作ることができます。
チューブで鼻とこの機械を繋ぎ酸素を体内へ送ります。ただし、上の機械は簡単に持ち運びができない大きさなので移動するときは酸素ボンベを携帯します。
酸素が足りないと体の組織に酸素が行き渡らず、体がダメージを受けます。そのため、酸素を機械で補給することが必須です。
COPD はWHOで死因の第3位になり、日本でも男性の死因第8位になりました。油断ならない病気です。
この病気にならないように是非禁煙を。そして一度なってしまったとしても、まずは禁煙を始めることが重要です。
禁煙だけでなく吸入の治療も効果的です。
どうしても治らない場合は酸素ボンベが必要になりますが、なるべく使わないで済むようにそれまでの治療をしっかり行うことが大切です。
治療は禁煙、運動、薬物治療、酸素ボンベの順です。
早期の治療が重要となっていますので、COPDの可能性がある場合は呼吸器内科で相談をしてください。
禁煙外来

禁煙の概況

50年前まで日本人の男性の喫煙率はおよそ80%でした。
現在男性の喫煙率は28%程度に低下しています。br
どういうわけか女性の喫煙率はそれほど下がっていませんが、もともと低い喫煙率だったのであまり変化がないのかもしれません。
全体的に喫煙率は下がっていますが、特に若い方たちの喫煙率の低下は顕著です。
若い方は元から吸わなければ禁煙する必要もありませんね。
65歳以上の男性の場合、肺がん検診の問診票を見ると「以前はタバコを吸っていたが今はやめた」という方が多数を占めています。なんらかの努力をされて禁煙に成功されている方が多い印象です。
千葉市では2020年4月から70%の飲食店でタバコが吸えなくなります。
より一層喫煙可能なスペースが限定されます。
オリンピックに後押しされる形で条例が制定されたのですが、喫煙率が低下し受動喫煙禁止条例に反対する勢力が減ってきたことも関連しているかもしれません。
禁煙中の症状
禁煙を妨げる要因の一つとして禁断症状があります。タバコを吸う本数と禁断症状の強さは比例します。
以前は1日80本以上タバコを吸っているという方が禁煙治療のために来院されていましたが、最近では1日20本以下の方の来院されるケースが増えています。
タバコを多く吸っている方だと禁煙をすると身体が震えるとかイライラするなど、かなりきつい禁断症状が出ます。
しかし、以前より1日20本以下の患者さんが増えたためか、最近はきつい禁断症状をあまり見かけなくなりました。
ただ、どうしてもタバコが恋しいと思われる方とか、タバコをやめたら食欲が出て体重が増えた方が目立つようになりました。
主な禁断症状
- タバコが吸いたい
- イライラする
- 頭痛がする
- 集中できない
- 体がだるくて眠い
- 眠れない
- 便秘
禁煙治療について
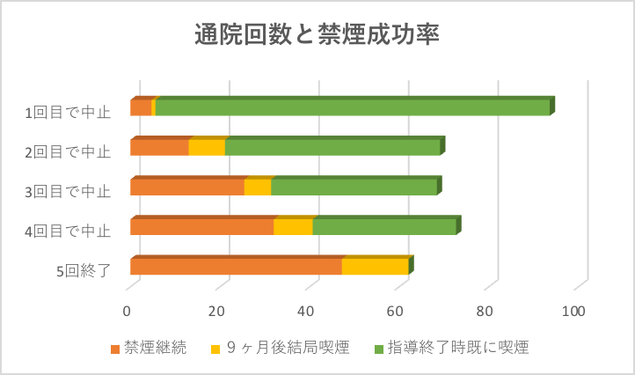
<参照>厚生省の「ニコチン依存症管理科による禁煙治療の効果等に関する調査報告書」より 通院回数が多いほど禁煙成功率は上がります。
禁煙成功率
厚生省の「ニコチン依存症管理科による禁煙治療の効果等に関する調査報告書」によると、ニコチンパッチ治療終了の9ヶ月後に禁煙継続していた方の割合は35%でした。一方チャンピックス治療終了の9ヶ月後に禁煙継続していた方の割合は28%でした。
つまり、禁煙治療をしようとした人たちの30%しか禁煙に成功していません。
ですから禁煙治療を始める大前提として、禁煙をなんとしてでもやり抜くという強い意志が必要です。
禁煙成功率は禁煙治療で通院した回数にも現れています。
通院治療を1回しかしなかった方の禁煙継続率は4.7%でしたが、5回まで通院治療を行った方の禁煙継続率は47.2%でした。
ニコチン補充療法
既に述べたように、治療法には貼り薬のニコチンパッチと飲み薬のチャンピックスがあります。
ニコチネルTTS
ニコチネルTTSは、ニコチンをそのまま補充する方法です。
ニコチンパッチと呼ばれるシールのようなものを体に貼ります。
同じ場所に何回も貼り続けていると20%前後の方は肌がかぶれてしまうので、肌の弱い方にはお勧めできません。また、6.8%の方で不眠の副作用がでます。
初めは30mgのニコチンパッチを4週間、次に20mgのニコチンパッチを2週間、最後に10mgのニコチンパッチを2週間貼ります。
徐々にニコチンの量が減ってくるのを自覚される方がほとんどです。
最後はニコチンがかなり少なくなったところで貼り薬自体も終了となります。
こちらの薬は、ニコチンの量がだんだん減っていって最終的に禁煙を成功させるというものです。
チャンピックス
この薬は脳にあるニコチン受容体に結合し、快感を感じさせるドパミンという物質を放出してニコチンを摂取しているのと同じような気分にさせてくれます。そしてチャンピックスはニコチンが受容体に結合するのを邪魔するので、禁煙中にタバコを吸った時の「タバコが美味しい」という感覚を起こしにくくします。
また、ニコチンパッチと決定的に違うのは依存性がない点です。
ニコチンに対する依存性とは、ニコチンが切れるとまたニコチンが欲しくなるというシステムのことです。その依存性がチャンピックスにはありません。
そのため、チャンピックスを飲んでニコチンに対する脳の依存がなくなると、急にチャンピックスを飲むことをやめてもまたニコチンを欲することはなくなります。
ただし、この薬は吐き気の副作用がしばしば認められます。そのため、この薬は副作用が出にくい少量から開始します。
そして徐々に増やしていき1週間後に最初の4倍の量(通常量)に増やします。禁煙はこの通常量になったところからスタートです。
通常量になったときに吐き気の副作用が出ることがありますが、10人に9人は我慢ができるレベルです。
しかし、10人に1人位は薬の量を増やすことができず、禁煙を断念されたりニコチンパッチに変更する方もいます。
吐き気以外の副作用として、異常な夢を見ることもあるようです。
また、チャンピックスを服用後運転中にめまい、眠気、意識消失を起こして自動車事故に至った例があるため服用後の自動車の運転はできません。運転しなければならないときは服用のタイミングを考える必要があります。
禁煙後 体に起きる変化について
時間経過とともにどんな変化が起きるのかが分かっています。以下に表を示します。
| 禁煙開始後の年月 | 体に起きる変化 |
|---|---|
| 翌日 | 心臓発作(※1)が起こりにくくなる |
| 比較的早い時期 | 咳や痰が減る。インフルエンザの感染症にかかりにくくなる。 |
| 1ヶ月 | 咳や喘鳴(※2)など喘息症状が改善。体の免疫力がアップする。 |
| 1年後 | 肺機能(※3)の改善 |
| 4年後 | 心筋梗塞、脳梗塞のリスク減少 |
| 5年後 | 肺ガンのリスク低下 |
| 10年後 | 口腔ガン、食道ガン、胃ガン、喉頭ガン、膀胱ガン、子宮頸ガンのリスク低下(※4) |
(※1)心臓発作は狭心症の発作や心筋梗塞のことです
(※2)喘鳴とはヒューヒュー聞こえてくる呼吸音です
(※3)肺機能は肺活量の検査でわかります
(※4)ガンのリスク低下にはある程度時間が必要です
このように、禁煙を始めるのが早ければ早いほどさまざまな病気のリスクを下げることができます。

体調の改善以外の禁煙のメリット
- ご家族への受動喫煙がなくなります
- 肌の色も黒ずんでいたものから綺麗な色に戻ってきます
- タバコを吸う場所を探して彷徨わなくなります
- タバコくさいと疎まれなくなります
- タバコ代に使っていたお金が浮いてお小遣いにゆとりが出ます
禁煙は強い意思を持って取り組むと成功確率が上がります。
禁煙すると家族からとても喜ばれますし、体調の改善以外にも良いことがたくさんあります。
禁煙したくても自力でできないと思っている方は、禁煙治療を行っている医療機関の受診をおすすめします。